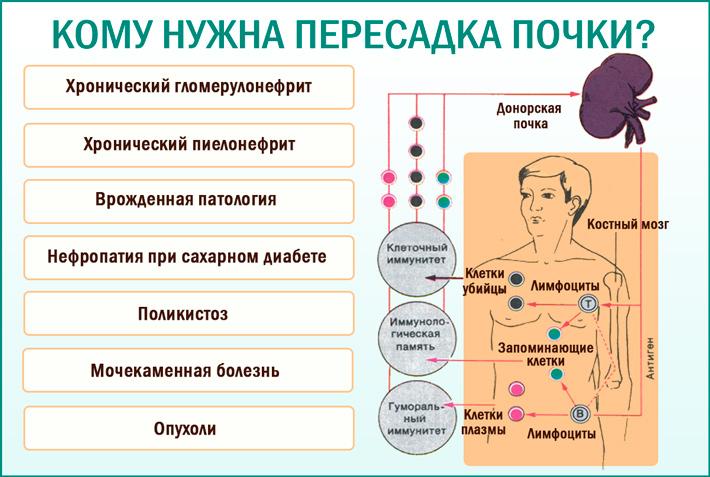
Трансплантация сосудов: вен и артерий
Содержание:
- Донорство эритроцитов – что это?
- Перспективные материалы для трансплантации
- Пересадка или трансплантация кала: что это, опасность, риски, как выполняется, польза и вред процедуры
- Как все происходит?
- Стоимость пересадки кишечника
- Фекальная трансплантация (пересадка кала) – показания к терапевтической процедуре
- Риски и что нужно учитывать?
- Эффективность трансплантации фекалий
- Доноры для трансплантации фекальной микрофлоры
- Фекальная трансплантация
- Для тех, кто требует пересадки стволовых клеток
- Трансплантация костного мозга
- Советы по сдачи крови
Донорство эритроцитов – что это?
По статистики, каждый третий человек хотя бы один раз в жизни нуждался в переливании крови, однако, ресурсов не хватает: желающих сдать кровь меньше требуемого количества, а искусственные заменители имеют множество противопоказаний.
Чаще всего сдается цельная кровь. Процесс проходит быстро и легко. Полученная кровь разбивается на отдельные компоненты уже без участия самого добровольца.
Тем не менее, достаточно часто сдаются только отдельные компоненты: из сданной крови выделяют и забирают нужные элементы, остальное же вводится обратно в организм. Такой способ помогает понизить уровень содержания отдельных элементов. Так при эритроцитаферезе из организма забираются лишь избыточные эритроциты.
Донорство эритроцитов может потребоваться при большой потери крови: после операции и родов. Во всех случаях, когда количество гемоглобина достигло критически малого уровня.
Ограничения на донорство
Ситуация осложняется тем, что далеко не все желающие имеют возможность быть донорами крови. Такой возможности не имеют следующие люди:
- Несовершеннолетние и люди, чей возраст превышает 60 лет.
- Люди, весящие менее 50 килограмм.
- Люди, которые имеют проблемы со здоровьем:
- Те, чей состав крови нарушен.
- Имеющие любые заболевания крови.
- Страдающие иммунодефицитом, гепатитом.
- Зараженные туберкулезом.
Также существуют временных ограничения на:
- Беременных и кормящих.
- Женщин в период менструации.
- Тех, кто переболел простудой или гриппом.
- Недавно перенесших хирургическую операцию, либо посещение стоматолога.
- Людей, недавно сделавших вакцинацию.
- Недавно сделавших татуировку, либо лечившихся рефлексотерапией
Перспективные материалы для трансплантации
Новым направлением в трансплантации глубоких вен, артерий является использование пористых протезов из синтетических тканей разной структуры:
- полиамидных – капрона, нейлона;
- полиэфирных – лавсана, перилена;
- политетрафторэтиленовых – тефлона, фторлона.
Все протезы не вызывают патологических и защитных реакций. Они прочные, эластичные, гибкие.
Применяемый протез через определенное время покрывается капсулой из соединительной ткани. Через поры трансплантата сосуды вырастают примерно через 2 недели. Через полгода – год происходит окончательное формирование соединительной ткани.
Пересадка или трансплантация кала: что это, опасность, риски, как выполняется, польза и вред процедуры

Трансплантация кала — это процедура, в рамках которой врач пересаживает кал здорового донора больному реципиенту с целью восстановления бактериального баланса в кишечнике. Пересадка кала помогает лечить инфекции желудочно-кишечного тракта и другие медицинские состояния.
Эффективность усваивания питательных веществ и переваривания пищи в организме человека во многом зависит от деятельности полезных бактерий. Трансплантация кала представляет собой один из методов устранения дисбаланса бактериальной среды.
Трансплантацию кала также называют пересадкой кала, трансплантацией фекальной микробиоты и фекальной бактериотерапией.
В текущей статье мы объясним, как пересадка кала воздействует на организм и для лечения каких заболеваний она используется. Мы также обсудим возможные риски данной процедуры.
Что такое трансплантация фекальной микробиоты?
Трансплантация кала помогает лечить ряд медицинских состояний
Пересаженный от здорового донора кал обеспечивает развитие здоровых бактерий в организме реципиента. Таким образом врачам удаётся устранять инфекции и снижать степень тяжести некоторых медицинских проблем в кишечнике.
Кишечник — место обитания миллионов бактерий. Баланс этих бактерий может нарушаться. Если это происходит, то у человека может развиваться диарея и другие отклонения.
В некоторых случаях антибиотики, применяемые для лечения инфекций в кишечнике, уничтожают полезные микроорганизмы.
Например, известно, что у 20% людей, принимающих антибиотики для лечения бактерии clostridium difficile (распространённая бактериальная желудочная инфекция, вызывающая диарею), инфекция может возникать повторно.
Такие рецидивы возникают из-за того, что антибиотики нарушают микробиоту кишечника, и восстанавливать её в подобных случаях помогает трансплантация кала.
Врачи тщательно исследуют кал донора, убеждаясь, что его кишечник имеет здоровую микрофлору. Затем они проверяют донора на наличие различных заболеваний, таких как гепатит.
В большинстве случаев врачи пересаживают кал донора в организм реципиента при помощи колоноскопа. Колоноскоп — это маленькая гибкая трубка, которая вводится в кишечник через анальное отверстие. Обычно перед трансплантацией кала люди принимают седативные препараты, чтобы не чувствовать боли и дискомфорта.
Впервые трансплантация кала начала применяться в древнем Китае более 1700 лет назад. Тогда данная процедура была связана со значительными рисками, поскольку реципиенту приходилось орально принимать жидкий раствор, содержащий кал донора. В настоящее время трансплантация фекальной микробиоты не несёт в себе опасности, что подтверждается многочисленными исследованиями.
Для чего применяется пересадка кала?
Пересадка кала может приносить пользу людям с ВЗК
Врачи преимущественно используют трансплантацию кала для лечения заболеваний, связанных с деятельностью бактерий clostridium difficile. Эти микроорганизмы убивают десятки тысяч людей по всему миру. Только в Соединённых Штатах Америки они ежегодно становятся причиной примерно 15 тыс. смертей. Как правило, летальные исходы фиксируются при тяжёлом воспалении толстой кишки.
Учёные регулярно подтверждают высокую эффективность трансплантации фекальной микробиоты в борьбе с clostridium difficile.
Так, в рамках небольшого клинического исследования, проведённого американскими врачами в 2014 году, у 70% испытуемых было отмечено исчезновение симптомов после лечения пересадкой кала.
В целом же доля пациентов, которых удалось вылечить при помощи данной терапевтической стратегии, составила около 90%. В результате лечения больные стали реже ходить в туалет и заметили улучшения общего состояния здоровья.
https://youtube.com/watch?v=YXQ_1P1YMUY
Врачи могут предлагать трансплантацию кала и для лечения других медицинских проблем в пищеварительной системе. Например, на фоне нарушения бактериального баланса могут обостряться воспалительные заболевания кишечника (ВЗК).
Сразу нескольким научным группам удалось обнаружить или подтвердить, что пересадка кала помогает лечить ВЗК, хотя эффективность данного метода в разных исследованиях широко варьировалась.
В 2016 году южнокорейские эксперты опубликовали научный обзор, в котором обозначили, что показатель успеха рассматриваемой процедуры в рамках разных клинических исследований составлял от 36,2 до 77,8%.
Они также призвали научный мир к дальнейшим опытам.
Как все происходит?
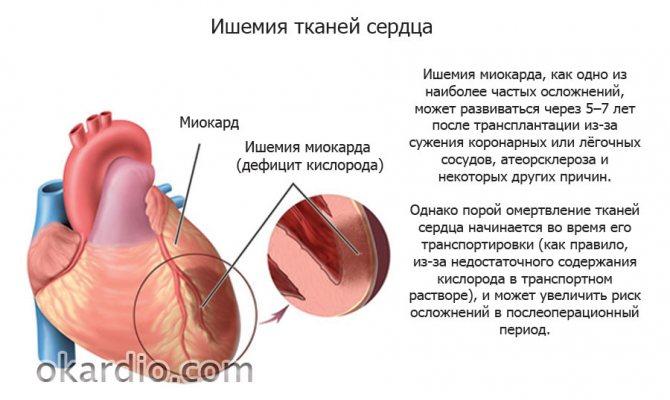
Операция проводится под наркозом. Чаще ее выполняют с помощью эндовидеохирургических методов, включая робототизированную хирургию, которые выполняются через небольшие разрезы в брюшной стенке. Если лапарскопическая операция не подходит, то доступ будет производиться через больший разрез по средней линии живота.
Во время операции удаляется пораженный участок желудка, либо весь желудок, а также лимфатические узлы вокруг него (лимфодиссекция). При тотальном удалении желудка пищевод подшивается непосредственно к тонкой кишке. При удалении только части желудка, пищевод соединяется с оставшейся частью желудка. Удаленные ткани будут отправлены для гистологического исследования. Это поможет определить, потребуется ли дальнейшие операции.
Операция может занять от 2 до 6 часов.
Стоимость пересадки кишечника
К сожалению, данных о стоимости пересадки кишечника в России в общем доступе нет, так как опыт проведения таких вмешательств очень мал, по сравнению с остальным миром. Вероятно, можно будет запросить квоту на такую сложную операцию. Первые подобные манипуляции начали проводить только в 2009 году, что явно недостаточно для наработки достаточных практических знаний и данных, чтобы выполнять трансплантации в потоковом режиме.
В других странах картина более оптимистична, но стоимость вмешательства очень велика. Пересадка кишечника входит в разряд самых дорогих операций в мире. По данным 2011 года, в США цена составила 1 200 000 долларов, куда входит полный комплекс подготовки, наблюдения и реабилитации. Во Франции сумма начинается от 200 000 евро, без учета проживания, подготовки, питания и реабилитации. Если подсчитать конечный итог – получится около миллиона евро.
Фекальная трансплантация (пересадка кала) – показания к терапевтической процедуре

Известно, что бактерии в толстой кишке ответственны за надлежащий иммунитет организма. Естественно, это относится не ко всем бактериям, а только к тем, которые входят в состав физиологической кишечной флоры и не вызывает различные виды заболеваний.
При некоторых патологических состояниях или в результате длительной антибактериальной терапии, происходит стерилизация кишечника, что приводит к значительному увеличению восприимчивости органа пищеварения и выделения к инфекциям. Терапевтическим средством может стать пересадка кала.
Фекальная трансплантация включает в себя взятие образца фекалий у здорового человека и введение его в организм пациента.
Трансплантация кала: полемика
Целители Древнего Китая – пионеры техники фекальной трансплантации, которая заключается в процедуре взятия образца кала у здорового человека и введения его в организм больного.
Этот довольно противоречивый метод на сегодняшний день принят не всеми врачами. По сути, это не просто пересадка кишечной флоры.
При проведении медицинской процедуры существует риск передачи опасных заболеваний в дополнении к трансплантации фекальной микробиоты (ТФМ). Поэтому пересадка кала в домашних условиях тем более недопустима.
Показания к фекальной трансплантации
Основным показателем к осуществлению процедуры пересадки кала является необходимость восстановления правильного состава кишечной бактериальной флоры, что, как ожидается, приведет к повышению иммунитета.
Следовательно, пациент может быть рекомендован к трансплантации после интенсивной или длительной терапии антибиотиками, эффект которой, помимо борьбы с патогенами, также заключается в стерилизации кишечника от полезных бактерий.
После лечения антибиотиками наиболее опасным эффектом является имплантация в кишечник устойчивых к антибиотикам бактерий, чаще всего из рода Clostridium difficile, которые вызывают развитие смертельно опасного заболевания – псевдомембранозного колита.
Фекальная трансплантация восстанавливает работу ЖКТ
Отчеты показывают, что пересадка кала может быть полезной терапией при лечении ожирения и метаболического синдрома.
Кроме того, некоторые исследования ученых указывают на эффективность фекальной трансплантации в случае рассеянного склероза и болезни Паркинсона, однако их результаты еще недостаточны для массового лечения этих неврологических расстройств.
Кто может стать донором по пересадке кала?
Процедура заключается не просто во взятии образца у случайного человека и его пересадке пациенту. Выбор донора по пересадки кала требует некоторой подготовки.
Как правило, выбирается родственник, обладающий хорошим здоровьем, особенно в части отсутствия жалоб на пищеварительную систему – боли в животе, изжога, диарея и так далее.
Кроме того, за шесть месяцев до трансплантации важно, чтобы донор не принимал антибиотики, как перорально, так и парентерально. https://www.youtube.com/embed/fWWtQlk4WY0
У потенциального донора исследуется образец кала на наличие вирусов и паразитов, чтобы предотвратить случайное заражение реципиента каким-либо заболеванием, а также проводится анализ крови.
Если все условия выполнены, и они удовлетворяют потребности пациента, то образец кала может быть взят. Стерильность процедуры должна быть максимально высокой.
После сбора фекалий образец смешивается с физиологическим раствором, фильтруется и замораживается.
Фекальная микробиота в капсулах
Как проводится процедура пересадки кала?
Терапевтическая процедура пересадки является все более широко используемым методом лечения во всем мире. Существует несколько способов проведения фекальной трансплантации. Чаще всего процедура заключается во введении в организм пациента специально приготовленного раствора объемом 20-30 мл. В некоторых странах препараты производятся в капсулах, которые пациент проглатывает.
Капсулы обладают особыми свойствами и не растворяются в кислой среде желудка. В неизменном виде они попадают в кишечник, в котором выделяются бактерии. Реципиенты должны быть хорошо промыты перед введением трансплантата. Фекальная трансплантация проводится во время колоноскопии, когда эндоскоп вводится непосредственно в прямую кишку.
Берегите себя и будьте всегда здоровы!
Риски и что нужно учитывать?
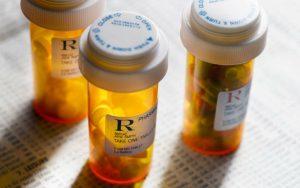
Антибиотики повышают риск развития осложнений после трансплантации кала
Большинство исследований показало, что трансплантация кала является безопасной процедурой, особенно если пересаживаемый материал берётся у здорового и тщательно обследованного донора.
Однако врачи ещё плохо изучили возможные долгосрочные осложнения рассматриваемой процедуры. В 2019 году эксперты из Национального института аллергии и инфекционных заболеваний США инициировали клинические исследования, в рамках которых планируется изучить долгосрочные негативные эффекты, возникающие у пациентов после трансплантации кала при помощи клизмы. Эти исследования продолжаются по сегодняшний день.
Следует понимать, что через кал между людьми могут передаваться различные заболевания, однако мировая медицина пока не знает случаев, когда инфекции распространялись от здорового и проверенного донора реципиенту.
Осложнения могут возникнуть под влиянием использования антибиотиков после трансплантации кала, поэтому важно сообщать врачу о любых принимаемых лекарственных средствах, в том числе об антибиотиках. Аналогичным образом людям следует упоминать о том, что недавно они подвергались трансплантации кала, если им назначаются антибиотики
Притом что исследования неоднократно доказали безопасность трансплантации кала, у многих людей возникает беспокойство по поводу данной процедуры.
Некоторые пациенты боятся возможных инфекций или просто брезгуют принимать кал от другого человека. Однако людям, страдающим хроническими или угрожающими жизни медицинскими состояниями, часто удаётся преодолевать все негативные эмоции.
В 2016 году американские учёные провели исследование и обнаружили следующие факторы, повышающие риск неудачи при пересадке кала:
- женский пол;
- ранее перенесённые госпитализации;
- недавние операции.
Некоторые люди, а особенно приверженцы натуральных методов лечения предлагают выполнять пересадку кала в домашних условиях путём приёма таблеток или выполнения клизм с калом здорового донора. Однако врачи не поддерживают такой терапевтический подход. Кроме того, его эффективность и безопасность не имеет под собой научно-доказательной базы.
Без правильной медицинской проверки реципиенты в таких случаях могут приобретать серьёзные и опасные для жизни заболевания.
Эффективность трансплантации фекалий
Статистика, о которой говорилось выше, показывает, что терапия дает почти 90% результат в лечении диареи, что в 3 раза лучше антибиотиков. Однако, в экспериментах с лечением язвенного колита терапия показала себя не лучше, чем антибиотики. Следует понимать, что успех лечения во многом зависит от индивидуальных особенностей пациента и от наличия/отсутствия бактериофагов, снижающих шансы на выздоровление.
Существует и обратная сторона опытов по пересадке кала при болезни. В первую очередь, это неприятные психологические ощущения. Также, по причине того, что это новый вид терапии, случаются казусы и побочные эффекты:
- Каловые массы могут попасть в дыхательные пути.
- Тошнота, рвота, боль в животе, вздутие.
- Высокая температура тела.
- Инфекционное заражение.
Такие варианты развития событий происходят из-за невнимательности при выборе донора, непереносимости процедуры пациентом или по причине несовершенства технического исполнения процедуры.
Такой список недостатков не очень внушителен в сравнении с предполагаемыми и доказанными положительными эффектами:
90% излечение энтероколита и хронических запоров.
В перспективе:
- лечение от ожирения,
- язвенного колита,
- болезни Крона,
- аутизма,
- сахарного диабета,
- рассеянного склероза.
Также, сели вам кажется, что процедура трансплантации фекальной микробиоты негигиенична, то вот медицинский факт: стерильность – это враг иммунитета человека. По статистике распространенности таких аутоиммунных заболеваний, как сахарный диабет I типа, рассеянный склероз и ревматоидный артрит наиболее распространены на Западе. Меньшая заболеваемость на Востоке отчасти обусловлена не такими высокими стандартами гигиены. Грубо говоря, чем больше грязи, тем развитей иммунитет.
Доноры для трансплантации фекальной микрофлоры
Донорами для такой трансплантации должны быть здоровые люди, которые не принимали никаких в течение последних 90 дней. Большинство пациентов выбирают для трансплантации ближайших родственников, но, стоит отметить, что донором может стать человек, не имеющей родственной связи с пациентом.
Потенциальные доноры с факторами риска ВИЧ и вирусных гепатитов исключаются. Лица с серьезными заболеваниями желудочно-кишечного тракта, имеющие аутоиммунные заболевания или имевшие злокачественные новообразования не могут стать донорами. Потенциальные доноры в обязательном порядке проходят скрининг на ВИЧ, гепатит А, В и С, сифилис, сдают анализ кала.
Чаще всего с кишечными инфекциями борются с помощью антибактериальной терапии, но это не всегда дает нужный результат. Иногда будет эффективнее провести фекальную трансплантацию
и ввести донорскую каловую массу в организм пациента. На первый взгляд фекалотерапия – это абсурдное «лекарство», которое содержит в себе целый рад полезных веществ, которые могут размножаться в кишечнике пациента:
- живые бактерии,
- грибки и бактериофаги,
- пребиотики для развития доброкачественных микробов,
- природные антибиотики и антитела,
- желчные кислоты, белки и многое другое.
Фекальная трансплантация
Это инновационный метод трансплантации фекальных бактерий больному от здорового человека. Проведение трансплантации фекальной массы дает практически полную гарантию на выздоровление людей, страдающих болезнью Крона и другими кишечными патологиями.
Как происходит процедура
В Израиле фекальную трансплантацию проводит команда лучших врачей: хирургов, гастроэнтерологов и др. Все они прошли специальное обучение в США и Европе. Процедура состоит из следующих этапов:
- Подготовка: пациент принимает антибактериальные средства, ему проводится клизма.
- Забор бактерий у донора.
- Обработка материала: измельчение с помощью блендера и смешивание со специальным раствором.
- Введение микробиоты в кишечник реципиента определенным способом под общим наркозом. Донорский материал вводится с использованием клизмы в нижние отделы кишечника пациента.
- Больной принимает препараты для удержания стула.
- В течение 5 дней проводится повторная процедура.
В отдельных случаях врачи Израиля используют введение материала через верхние отделы кишечника с помощью специального зонда. Процедура проводится с использованием рентгена под общим или местным наркозом.
Для тех, кто требует пересадки стволовых клеток
Процесс пересадки стволовых клеток значительно ослабляет иммунную систему, делая пациентов более уязвимыми для заражения инфекциями, включая коронавирус
Беспрецедентный масштаб вспышки коронавируса также вызывает много проблем и нужно принять все возможные меры предосторожности, чтобы гарантировать, что вы справитесь с вирусом
Это означает, что некоторые трансплантации стволовых клеток могут быть отсрочены, чтобы помочь защитить пациентов и позволить перенаправить жизненно важные ресурсы туда, где они наиболее необходимы. Только пациенты с низким риском, где их состояние может быть исправлено другими средствами в краткосрочной перспективе, будут затронуты.
Следующие ситуации, могут быть отсрочены на 3 месяца:
- большинство аутологичных трансплантатов
- некоторые аллогенные трансплантации, где ситуация считается не срочной.
Ваша индивидуальная ситуация будет оценена вашей командой по пересадке, которая сможет подробно обсудить с вами ваши варианты. Они только задержат вашу пересадку, если это не окажет существенного влияния на качество вашей жизни. Любое решение будет также дано вам в письменном виде.
Если у вас есть какие-либо конкретные проблемы, пожалуйста, свяжитесь с вашим центром трансплантации. Они более точно знают конкретно вашу ситуацию и могут консультировать, исходя из вашего состояния здоровья.
Коронавирус (COVID-19) распространяется в основном от человека к человеку. Пожилые люди и люди с подавленной иммунной системой или другими хроническими заболеваниями подвержены более серьезным реакциям. Из-за этого существует повышенный риск для пациентов перенесших трансплантацию почек, печени и других органов
Сейчас как никогда ранее особенно важно принимать профилактические меры, чтобы защитить себя
Трансплантация костного мозга
Операция проводится с целью лечения аутоиммунных заболеваний, апластической анемии, лейкоза, онкологических патологий. В Израиле трансплантация мозга используется как заместительное лечение, так и в случае нарушения функций собственных СК.
При необходимости пересадки костного мозга на вы имеете возможность записаться на прием на нашем сайте. По приезду в Израиль, вами сразу же займутся лучшие мировые специалисты.
Проведение процедуры
 Пациент проходит тщательный осмотр, заполняется история болезни. Назначаются необходимые обследования для подтверждения и установки правильного диагноза. Все результаты предыдущих обследований проверяются и используются впоследствии в случае их соответствия требованиям израильских врачей.
Пациент проходит тщательный осмотр, заполняется история болезни. Назначаются необходимые обследования для подтверждения и установки правильного диагноза. Все результаты предыдущих обследований проверяются и используются впоследствии в случае их соответствия требованиям израильских врачей.
Все анализы абсолютно безопасны. После получения результатов проводится консилиум, где назначается схема лечения:
- Подбирается донор. Если отсутствует возможность использования аутологичного материала больного, происходит поиск по собственным базам или проверка родственников на совместимость.
В зависимости от диагноза проводится обработка биоматериала. - Для удаления патологических клеток мозга пациента назначается высокодозное лечение. Курс-6 дней. Это один из самых сложных периодов, когда у пациента ухудшается общее состояние и повышается риск присоединения инфекции.
- С помощью специального катетера вводится подготовленный материал.
- Реабилитация продолжается около месяца. В этот период с целью лучшего приживления используются иммунодепрессанты.
Уникальные методики, которые используются в Израиле при трансплантации костного мозга, по статистике, дают отличные результаты. Именно поэтому сюда обращаются тысячи людей со всего мира.
Советы по сдачи крови
- Чтобы донация прошла максимально комфортно, стоит воспользоваться следующими советами:
- предпочтительнее сдавать кровь рано утром, по той причине, что в это время организм лучше всего реагирует на кровопотерю;
- не сдавайте кровь, проведя перед этим ночи без сна, или перед важным событием. В течение нескольких дней не следует нагружать себя физ. нагрузками;
- После донации нельзя сразу вставать. Отдохните пару минут лежа, дайте организму возможность прийти в себя.
Цену на донорство крови можно узнать непосредственно в Центре крови по месту жительства. В каждом регионе цена эритроцитов разная и может изменяться в большом диапазоне!