Повар без желудка учит полноценно жить и вкусно есть
Содержание:
- Выживаемость при ранней диагностике
- Длительность жизни
- Причины заболевания
- Противопоказания к применению хирургического вмешательства
- Как питаться после операции на желудке при онкологии?
- Образ жизни после операции и профилактика осложнений
- Варианты оперативного вмешательства
- Симптоматика
- Продолжительность жизни после удаления опухоли
- Ввел в поисковике — «жизнь после удаления желудка»
- Основные разновидности операций
Выживаемость при ранней диагностике
Прежде чем рассмотреть корреляцию между стадиями болезни и вероятностью полного выздоровления, необходимо понять, как именно происходить прогрессирование онкологии желудка.
Ткани желудка состоят из следующих слоев:
- слизистый (эпителий и железы);
- подслизистый (сосуды и нервные окончания);
- мышечный (гладкие мышечные ткани);
- серозный (мезотелий и соединительная ткань).
Опухоль начинает формироваться на слизистом слое, постепенно поражая стенки органа все больше. Когда патология локализована исключительно в тканях желудка и не поражает другие органы, можно говорить о возможности раннего диагностирования.
К ранним стадиям относятся нулевая, первая и вторая. Вторую стадию онкологии желудка можно считать пограничной, так как на ней поражены все перечисленные слои тканей желудка. Но опираясь на классификацию ранних и поздних стадий опухоли с точки зрения распространения патологического процесса с желудка на другие органы, можно причислить 2 стадию к раннему периоду развития опухоли.
- Предрак или нулевая стадия онкологии желудка диагностируется в том случае, если атипичные клетки обнаружены только на слизистом слое тканей. В этот период выживаемость больных достигает максимальной отметки: на фоне правильного лечения до 98 % пациентов полностью излечивается. Примечательно, что серьезное хирургическое вмешательство не требуется: врач может удалить только пораженную часть слизистой эндоскопическим путем.
- Первая стадия рака поражает слизистый, предслизистый и мышечный слой, единичные лимфоузлы. Число полностью выздоровевших пациентов на этой стадии тоже высоко: до 95 %. Но необходимость удалять пораженные лимфоузлы требует более травматичного оперативного вмешательства, нежели предрак.
- На второй стадии патологическому процессу подвергается внешний слой тканей желудка (серозный слой) и до 15 лимфоузлов. На данном этапе вероятность выживания в пределах пятилетнего срока составляет не более 50 %.
Основной проблемой ранней диагностики является то, что она осуществляется крайне редко. Из общего количества пациентов с выявленной патологией лечение на ранних стадиях начинается только у трети. Поэтому и о высокой степени эффективности лечения рака желудка можно говорить не более чем у 30 % всех пациентов с онкологией желудка.
На нулевой и первой стадии симптомы патологии зачастую полностью отсутствуют. На 2 стадии клиническая картина уже дает о себе знать, но симптоматика неспецифична (повышенная утомляемость, снижение массы тела), поэтому человек, не обращающийся за врачебной помощью, предполагает у себя другие патологии (астено-невротический синдром, неправильное питание) и начинает самостоятельную терапию, которая по понятным причинам малоэффективна. К тому времени, когда из-за возникающих выраженных симптомов человек все-таки обращается к врачу, шанс на выявление ранней стадии болезни уже довольно низок.
Длительность жизни
Вопрос о том, сколько живут с раком желудка, есть ли смысл в операции, несомненно, волнует многих. Для прогнозирования результатов терапии в онкологии используется термин «пятилетняя выживаемость», который предполагает, что если пациент после проведенного лечения живет 5 лет, он считается абсолютно здоровым. Если же болезнь была обнаружена слишком поздно, и итог уже предрешен, больной должен чувствовать заботу и участие родных и близких, обеспечивающих достойное качество жизни, пока не наступит смерть.
Общая выживаемость при онкозаболеваниях желудка после проведения операции составляет около 20% всех больных.
Такой низкий показатель обоснован обнаружением заболевания на поздних стадиях. Однако каждый отдельный случай индивидуален, и выживаемость конкретного больного и продолжительность его жизни после операции не может подчиняться общей статистике.
В странах, имеющих высокий уровень медицинского обслуживания, онкологические заболевания выявляют на ранней степени, в связи с чем статистика смертности и позитивный прогноз выглядят оптимистично. Так при условии ранней диагностики пятилетняя выживаемость при раке желудка в Японии составляет около 80-90%.
В России статистическая картина, отражающая выявление и выживаемость больных, выглядит следующим образом:
- 0 стадия, выявленная на раннем сроке, после грамотного лечения и при правильном питании подлежит полному излечению;
- I стадия выявляется у 10-20% пациентов, пятилетняя выживаемость при этом находится на уровне 60-80%;
- II-III степени заболевания, при которых наблюдается поражение региональных лимфатических узлов, рак диагностируется у трети пациентов, выживаемость составляет 15-50%;
- IV стадия заболевания с метастазами в органы определяется у половины заболевших, пятилетняя выживаемость при этом – не выше 5-7%.
Помимо степени запущенности заболевания на выживаемость пациентов оказывают влияние также такие факторы, как:
- Характер опухоли;
- Состояние организма больного и наличие сопутствующих заболеваний;
- Проведенное лечение до и после операции.
Позитивный прогноз у больных с онкологией желудка в первую очередь определяется возможностью проведения радикальной операции, и только незначительный процент непрооперированных пациентов живет более 5 лет. Отдаленное распространение метастазов также значительно сокращает продолжительность жизни пациентов. В такой ситуации не спасает даже проведение операции – смерть наступает менее чем за 2 года.
Причины заболевания
Операция назначается после проведения ряда анализов
Решение принимается коллегиально, рассматриваются все возможные варианты решения проблемы, так как важно облегчить жить пациенту. Основными причинами для назначения резекции можно назвать:
- тяжелую степень рубцового стеноза;
- перфорацию (сквозное отверстие) стенок желудка;
- язву двенадцатиперстной кишки или желудка;
- наличие полипов, которые способствуют развитию рака;
- тяжелую степень ожирения.
В зависимости от риска и степени тяжести вышеперечисленных заболеваний, принимается решение о размере части удаления желудка. Самые тяжелые последствия могут возникать после раковых заболеваний. Но при легких стадиях можно ограничиться удалением полипов в желудке лазером.
Противопоказания к применению хирургического вмешательства
В ряде случаев, применение операции не позволяет добиться желаемых результатов. Вмешательство не проводят в связи с отсутствием шансов на значительное улучшение состояния пациента.
 Гастрэктомия желудка
Гастрэктомия желудка
Подобная ситуация может сложиться в результате распространения опухоли по отдалённым органам через систему метастазов. В данном случае удаление первоисточника онкологического процесса не даст требуемого улучшения в связи с тем, что заболевание будет распространяться из других очагов патологии. Операция производится только при опухоли без метастазов. В излишней травматизации организма смысла нет.
Дополнительными противопоказаниями к проведению хирургического вмешательства будут:
- пониженная свёртываемость крови;
- тяжёлая почечная недостаточность;
- тяжёлая недостаточность сердца и сосудов;
- увеличение желудка в размерах;
- злокачественный перитонит.
При подобных состояниях удаление желудка принесёт больше вреда, чем пользы либо окажется бесполезным. Для пациента подбираются иные виды лечения онкологии, не связанные с полостными видами оперативного вмешательства.
Как питаться после операции на желудке при онкологии?
Как и любой другой реабилитационный период, гастрэктомия предусматривает категорический запрет на употребление определенной разновидности пищи, а другие виды продуктов, наоборот, разрешены к приему.
Что можно есть?
Несмотря на то, что была выполнена резекция самого главного органа пищеварения, питание после операции на желудке все равно должно быть разнообразным и одновременно полезным. В связи с этим больному назначают к употреблению следующие виды продуктов и блюда на их основе:
- супы-пюре, в которые были добавлены каши из овсяной, гречневой, пшеничной, рисовой крупы, предварительно измельченной на блендере;
- постные сорта рыбы (минтай, селедка, хек, тунец, сардина, треска, щука);
- яйца, сваренные всмятку или же омлет;
- если нет индивидуальной непереносимости, то разрешается включать в рацион небольшие порции творога, кефира, ряженки, сметаны, твердого сыра;
- кисели, сваренные на основе свежих ягод;
- компоты из сухофруктов, шиповника.
Меню питания после резекции желудка при раке формируется с участием врача-хирурга, который является лечащим доктором больного.
Что есть нельзя?
Чтобы избежать приступов острой боли в брюшной полости и других послеоперационных осложнений, следующие виды продуктов питания необходимо полностью исключить из рациона онкологического больного:
- крепкие мясные бульоны, которые содержат в своем составе повышенную концентрацию желатиновых веществ и способны создать нежелательную нагрузку на пищеварительную систему;
- кондитерские и мучные изделия, приготовленные с использованием дрожжевых культур;
- колбасы, консервы и прочие блюда, являющиеся вторичной переработкой мяса;
- блюда, полученные в результате жарки на сковородке с добавлением растительного масла;
- все виды маринованных продуктов и различного рода соленья;
- сырые овощи и фрукты (особенно капусту, брюкву, морковь, лук, редьку, все виды бобовых);
- газированные напитки, соки, кофе и чай, алкоголь;
- все разновидности томатных соусов, приправы и пряности;
- грибы (независимо от того, каким образом они были приготовлены).
Соблюдение этого диетического питания и исключение из своего рациона вышеперечисленных продуктов, позволит существенно ускорить процесс полного выздоровления. Больной будет чувствовать себя гораздо лучше, быстрее вернется к привычному образу жизни, восстановит трудоспособность.
Образ жизни после операции и профилактика осложнений

В послеоперационном периоде пациенту может потребоваться уход и помощь, состоящая во введении обезболивающих препаратов, питательных смесей через зонд, жидкости внутривенно. До того момента, как станет возможным прием пищи через рот, назначаются специальные растворы внутривенно или через зонд, установленный в тонкую кишку. Для восполнения недостающей жидкости проводится инфузионная терапия.
Примерно через 2-3 суток после операции больному предлагают выпить жидкость и попробовать жидкую пищу. Если все благополучно, кишечник начал функционировать, то рацион постепенно расширяется от жидкостей к кашам, протертым блюдам и далее к приему обычной пищи.
Особое значение имеет питание после гастрэктомии. Пациентам, перенесшим операцию, рекомендуется принимать пищу небольшими порциями до 6-8 раз в день, чтобы предупредить вероятность демпинг-синдрома и нарушения пищеварения. От больших объемов еды следует отказаться.
Диета после удаления желудка должна быть щадящей, блюда лучше готовить на пару или отваривать, предпочтительно достаточное количество белка, уменьшение доли жиров и отказ от легкоусвояемых углеводов (сахар, сладости, мед). После удаления желудка из рациона придется исключить пряности, алкоголь, острые и жареные блюда, копчености, соленья, уменьшить потребление соли. Пища должна быть хорошо пережевана, не холодная, но и не горячая.
При нарушении функции кишечника в виде поносов, рекомендуются блюда с рисом, гречкой, а при запорах – чернослив, кисломолочные продукты, свекла в отварном виде. Допускается питье чая, компотов, но количество не должно превышать 200 мл в один прием, а лучше разделить и его на 2-3 части.
Дефицит витаминов и микроэлементов, неизбежно возникающий после удаления желудка, возмещается путем их приема в виде лекарственных препаратов. Обязательно назначается витамин В12, так как при отсутствии желудка не происходит его всасывания, что чревато развитием пернициозной анемии.
Переходить на описанную диету можно спустя месяц-полтора после удаления желудка, но реабилитация обычно занимает около года. Особое значение имеет психологический статус и настроение больного. Так, излишнее беспокойство и мнительность могут привести к длительным неоправданным ограничениям в рационе, как результат – похудание, анемия, авитаминоз. Есть и другая крайность: больной не выдерживает режима, сводит питание к трех- или четырехразовому, начинает есть запрещенные виды продуктов, что влечет нарушение пищеварения и развитие осложнений.
Для ранней активизации и стимулирования функции кишечника необходима хорошая двигательная активность. Чем раньше больной встанет после операции (в пределах разумного, конечно), тем меньше будет риск тромбоэмболических осложнений и тем быстрее наступит выздоровление.
При правильно и своевременно проведенной операции, адекватной реабилитации и соблюдении всех рекомендаций врача, больные после гастрэктомии живут столько же, сколько и все остальные. Многие приспосабливаются к новым условиям пищеварения и ведут вполне активный образ жизни. Хуже дело обстоит у пациентов, которым операцию проводили по поводу рака. Если опухоль выявлена своевременно на ранней стадии, то выживаемость достигает 80-90%, в других случаях этот процент значительно ниже.
Прогноз после удаления желудка, как и продолжительность жизни, зависят от причины, по которой проводилась операция, общего состояния больного, наличия или отсутствия осложнений. Если техника удаления органа не была нарушена, удалось избежать осложнений, не произошло рецидива злокачественной опухоли, то прогноз хороший, но пациенту придется прикладывать максимум усилий, чтобы организм получал необходимые ему вещества в полном объеме, а пищеварительная система, лишенная желудка, не страдала от несбалансированного питания.
Варианты оперативного вмешательства
В зависимости от показаний возможно оперативное вмешательство в трёх вариантах:
- Резекция желудка.
- Гастрэктомия.
- Лимфодиссекция.
Резекция желудка
Операция по удалению подразумевает ампутацию повреждённой части органа. При малой распространённости по органу опухоли применяется только удаление части желудка, где происходит непосредственное развитие онкологического процесса.
При проведении частичной ампутации оставшиеся отделы сшиваются и соединяются с кишечником. Сохраняется частичная функциональность желудка, что позволяет обеспечить пациенту возможность полного восстановления нормального образа жизни после операции.
Существует вариант резекции с применением специального оборудования – эндоскопа. Такой вид называется эндоскопической резекцией.
Гастрэктомия
Данный вид оперативного вмешательства представляет собой соединение пищевода и двенадцатиперстной кишки через тонкий кишечник. Продолжительность операции длительна по времени (не менее 5 часов) и чревата осложнениями.
После операции пациента держат в стационаре в течение 2-3 недель, после чего его допустимо выписать под диспансерное наблюдение. В течение первых 24-48 часов пациента не кормят перорально. Внутривенно вводится поддерживающий раствор.
Если место соединения пищевода и прямой кишки недостаточно хорошо закреплено, присутствует вероятность осложнений, приводящих к смерти пациента. Чтобы убедиться в крепости соединения, перед первым приёмом питьевой воды проводится рентгеновское исследование. В течение первого месяца после проведённой гастрэктомии вероятны болевые ощущения и сложности при употреблении пищевых продуктов.
К сожалению, устранить эти негативные последствия невозможно. По истечении месяца после удаления желудка организм максимально восстановит функции по перевариванию пищи с учётом новых обстоятельств.
Лимфодиссекция
При лимфодиссекции происходит ампутация не только части желудка, поражённого опухолью, но и ближайшие лимфатические узлы, если при визуальном осмотре в них обнаружены следы жизнедеятельности опухолевых клеток (метастазы).
Во время операции хирург определяет пострадавшие лимфатические узлы с помощью визуального осмотра. Благодаря их иссечению значительно снижается риск распространения онкологических очагов.
Распространение метастазов в лимфоузлы
Симптоматика
При обнаружении у себя или у своих родных следующих признаков, следует незамедлительно обращаться к врачам. Необязательно, что наличие таких симптомов свидетельствует именно о раке желудка, многие другие заболевания (карцинома желудка, гастрит, язва и т.д.) могут иметь схожие признаки. Тем не менее, чем раньше будет обнаружено заболевание, тем больше вероятности, что пациент будет успешно излечен. Итак, список симптомов:
- дискомфорт в области желудка (тяжесть, ощущение переполнения, сдавленность);
- острые рези, которые не прекращаются после приема пищи и медикаментов;
- затруднения при глотании пищи, боль в грудной клетке, отдающая в спину;
- резкая потеря веса, снижение аппетита;
- быстрое насыщение, при употребление маленького количества пищи;
- отвращение к белковой пище (мясным продуктам), резкое изменение вкусовых пристрастий.
В качестве первых признаков, свидетельствующих о наличии этого заболевания, выступают:
- гастрит (с повышенной или пониженной кислотностью);
- язва;
- полипы на стенках желудка;
- метаплазия, дисплазия.
При наличии рака пациент может страдать от немотивированной рвоты, которая содержит в себе сгустки крови. Определить состояние пациента можно по цвету рвоты:
- желтая свидетельствует о нормальном состоянии желчных протоков;
- светлая говорит о непроходимости протоков (в таком случае возможно метастазирование в печень);
- красная или с прожилками крови указывает на повреждение кровеносных сосудов.
Продолжительность жизни после удаления опухоли
Рак желудка требует оперативного вмешательства. Иногда орган удаляется полностью, иногда –частично, а иногда иссекается только фрагмент тканей. Обширность хирургического вмешательства зависит от стадии болезни.
То есть непосредственно сама операция по резекции тканей желудка не влияет напрямую на выживаемость, а вот прогрессирование патологии – напрямую.
Может ли заболевание вернуться после удаления опухоли?
Даже если пораженные ткани были удалены в полном объеме, такой риск действительно есть. Чем сильнее прогрессирует рак, тем больше зараженных лимфоузлов, которые следует удалить. И если зараженный лимфатический узел не будет удален, онкология в быстрые сроки рецидивирует и будет прогрессировать.
Современная медицина предлагает методики, которые позволяют с высокой степенью эффективности определить, какие лимфоузлы нужно вырезать, чтобы полностью обезопасить человека от рецидива.
Но такая методика внедрена пока не везде, поэтому риск даже после проведенного оперативного вмешательства все равно остается довольно высоким.
Ввел в поисковике — «жизнь после удаления желудка»
Мы встречаемся с Никитой в кафе. Принято считать, что после гастрэктомии путь в заведения общественного питания закрыт — желудок, кроме всего прочего, защищает нас от бактерий. Но Никита есть вне дома не боится, говорит, в Москве вообще с этим просто — выбор заведений огромный. Нужно всего-то научиться внимательнее изучать меню.

7 вопросов онкологам о раке и том, как его не пропустить
— У моей мамы был рак, и, по идее, я должен был после 20 лет ежегодно делать гастро- и онкомаркеры, — признается Никита. — Но на свое здоровье я внимания не обращал. Была такая фраза: «Здоровому спорт не нужен, а больному не поможет». Здоровым питанием тоже никогда не увлекался. Любил вкусно поесть — и остренькое, и жирненькое. Доля гастрогурмана!
С 2014 года у Никиты начал побаливать желудок. По привычке он списывал все на какой-нибудь гастрит. Как иначе, если не позавтракав, сломя голову бежишь на ненормированную работу? Потом по случаю — Никита подхватил ОРЗ — решил пройти диспансеризацию. И к 45 годам понять, что происходит с организмом, а то ведь и давление пошаливает, и сахар высокий.

— Кто поверит, когда ему говорят, что у него рак? Человек надеется до последнего. Помню, ко мне вышел хирург, который делал гастроскопию: «Крепись, у тебя образование в желудке». — «Совсем плохо?» — «Совсем». Я уже в принципе понял, но все равно надежда была, что гистологию сделают и это будет доброкачественная опухоль. Но чуда не случилось, и я пошел резать, как в том кино, «не дожидаясь перитонита».
Первую неделю после диагноза Никита маялся. Было страшно и обидно — почему с ним, за что, где справедливость. А потом собрался с силами и подумал: что изменится, если я буду реветь. Жить-то надо. Тогда Никита впервые ввел в поисковике — «жизнь после удаления желудка». Он готовил себя к худшему, к тому, что проснется другим человеком, в новом, незнакомом теле и будет заново учиться жить и есть, как маленькие дети.

«Никто не хочет открыть глаза и понять, что рак – есть». Жизнь и работа Вероники с четвертой стадией
Гастрэктомия представляет следующее: желудок удаляют, пищевод соединяют с двенадцатиперстной кишкой. Никита называет это «прямоходом», как на спортивных машинах, когда двигатель связан напрямую с глушителем. Дальше пациент приучает мышцы кишечника к пищеварению. Для этого несколько месяцев нужно принимать фермент креон, но лучше не затягивать — пить его только при проблемах, иначе кишечник приучится не работать.
Никита очнулся в реанимации после операции и не чувствовал ни боли, ни страха, а только скуку от того, что нельзя почитать книжку или посмотреть новости. Его донимала мысль: как это я буду лежать овощем и не поеду весной на рыбалку. Нравится ему не столько сама ловля рыбы, сколько антураж: лес, птицы, костер, уха и друзья вокруг. В реанимации он придумал главный и первый свой рецепт: не думать о плохом.
— Меньше думать о болезни, а больше — о хорошем, о выздоровлении. Все остальное — можно. Даже шашлык и буженину, понемногу, если сварить, если обрезать поджаренные стороны.
Продукты — это не главное. Главное психология, желание жить и смотреть вперед, — говорит он.
Там же, в реанимации, он ощутил странное: ничего как будто не изменилось. Он ждал ужасного, но вдруг оказалось, что тело его осталось таким же и даже, как выяснилось позже, он сам остался прежним — смешливым любителем рассказать забавную историю в шумной компании и вкусно поесть.
— Я это называю «редакция организма 2.0», — рассказывает Никита. — Ребрендинг прошел, живу, улыбаюсь. Я понимал, что это как техническая часть. Грубо говоря, если у машины плохо работает какая-то деталь, надо ее заменить. Честно вам скажу, я до сих пор забываю, что у меня нет желудка.
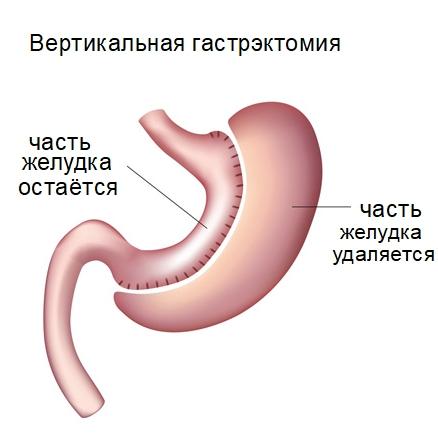
Основные разновидности операций
Подразделить операции по удалению желудка можно на резекцию полную (при которой удаляемый орган подлежит полной резекции) и частичную (менее радикальное вмешательство, предполагающее частичное удаление органа). Полное удаление, в свою очередь, подразделяется на:
- Рукавную гастрэктомию.
- Тотальную гастрэктомию, когда полый орган полностью удаляется, а пищевод соединяется напрямую с тонкой кишкой.
У частичной гастрэктомии также существуют вариации:
- Субтотальная дистальная резекция. Удалению в данном случае подлежит большая часть желудка.
- Проксимальная гастрэктомия. Удаляется проксимальный отдел желудка, на два пальца ниже срединного отдела органа.
Классификация злокачественных новообразований желудка поводится по следующим критериям:
- гистологический тип клеток новообразования;
- клиническая стадия;
- тип роста опухоли.
По гистологическому типу клеток различают такие виды рака желудка, как:
- перстневидноклеточный рак, образующийся из бокаловидных клеток, продуцирующих слизь;
- плоскоклеточный рак, являющийся результатом перерождения эпителиальных клеток желудка;
- аденокарцинома, развивающаяся из секреторных клеток слизистой органа;
- железистый рак, возникающий вследствие трансформации железистых клеток;
- недифференцированный рак, представляющий собой опухоль, которая развивается из незрелых, не прошедших дифференцирование клеток слизистой желудка.
Недифференцированный рак обладает быстрым ростом, наличием метастазов и максимально выраженной злокачественностью и часто приводит к такому печальному исходу, как смерть больного.По типу роста патологии рак желудка делится на:
- Кишечный тип, при котором клетки связаны между собой, а опухоль медленно растет в полость органа (железистый рак, аденокарцинома);
- Диффузный тип, характеризующийся тем, что клетки опухоли не связаны между собой, и само новообразование не выдается в полость (недифференцированный рак).
В зависимости от выраженности процесса можно выделить 5 клинических стадий рака желудка, а именно:
- 0 стадия – опухоль имеет небольшой размер, не прорастает базальную мембрану и не имеет метастазов; ее удаление на ранней стадии дает позитивный прогноз в излечивании рака;
- I стадия – новообразование, не выходящее за пределы желудка, лимфоузлы могут содержать опухолевые клетки;
- II стадия – опухоль прорастает через мышечный слой стенки органа и присутствует в нескольких лимфатических узлах; при этом прогноз менее благоприятный, обязательны удаление новообразования и химиотерапия;
- III стадия – новообразование прорастает через все стенки, и его клетки обнаруживаются в 6-7 лимфатических узлах и в соединительной ткани вокруг желудка;
- IV стадия – неоперабельная опухоль, удаление которой уже нецелесообразно, поражает большинство лимфоузлов, давая метастазы в такие органы, как пищевод, поджелудочная железа и печень; прогноз крайне неблагоприятный, проводится обезболивающая терапия.
Что такое резекция желудка? Чтобы устранить раковое образование в организме человека, врач использует несколько методов резекции
При выборе тактики проведения оперативного вмешательства основное внимание врачи обращают на следующие факторы:
- место распространения раковых клеток;
- степень развития онкологии и ее стадию;
- возраст больного;
- наличие метастазов в близрасположенных тканях и органах.
В медицинской практике выделяют следующие виды операций:
- резекция – удаление той части органа, в котором находится раковое поражение;
- гастрэктомия – полное хирургическое удаление органа и зараженных тканей;
- лимфодиссекция – иссечение лимфатических узлов совместно с пораженной тканью, которая находится рядом с ними (такая процедура чаще всего проводится вместе с резекцией и гистерэктомией);
- паллиативное вмешательство – терапия, используемая при неоперабельной форме онкологии, она помогает улучшить здоровье больного и продлить его жизнь.
Гастрэктомия включает в себя полное удаление органа, но при этом возможно и сохранение части желудка. Гастрэктомия делится на следующие виды:
- дистальная субтотальная – проводится иссечение того участка органа, в котором он переходит в кишечник;
- проксимальная субтотальная – применяется при распространении онкологии на верхнюю треть желудка: в этом случае удаляют два сальника, фрагмент с малой кривизной и лимфатическими узлами;
- тотальная – процедура, при который удаляется весь желудок, а пищевод соединяется с тонким кишечником;
- рукавная.















